王静医生的科普号
- 精选 延缓慢性肾病进展速度
健康人有两颗肾脏,每个肾脏中有100万个肾单位。肾单位的作用是产生尿液,代谢废物溶解在尿液中排出体外。当任何原因导致肾单位不断丢失时,肾功能就逐渐下降。慢性肾病不断进展的原因可归结为两种,一种可以总结
左力 主任医师 北京大学人民医院 肾内科6.6万人已读 - 精选 什么是“胡桃夹”综合征?
胡桃夹综合征即左肾静脉压迫综合征,又称胡桃夹现象,是指左肾静脉在主动脉和肠系膜上动脉之间受到机械性挤压,左肾静脉血流回流受阻引起的左肾静脉高压现象以及生殖静脉综合征,表现为血尿和(或)蛋白尿、腹痛等临床症状。1972年Schepper报告由本症引起的左肾出血,此后国内、外已有多篇报告,日益受到人们重视。【发病机制】 我们知道,人体的血管像四通八达的道路一样,是有一定走向的。左肾静脉行走在腹主动脉和肠系膜上动脉之间,这两面条动脉构成40-60度的夹角,左肾静脉刚好通过此夹角。从解剖上看,右肾静脉径直注入下腔静脉,行程短而直。而左肾静脉则需穿过腹面主动脉和肠系膜之间的夹角,跨越腹主动脉前方始能注入下腔静脉,因此左肾静脉远较右肾静脉长。正常时,肠系膜上动脉与腹主动脉之间的夹角被肠系膜、脂肪、淋巴结和腹膜等所充塞,使左肾静脉不致受到压挤。当青春期发育较快、身高迅速增长、脊柱过度伸展、体形急剧变化或肾下垂等情况下,左肾静脉在这个夹角中的日子就不好过了,会受到挤压,引起血流变化和相应的临床症状。【临床表现】 本病好发于青春期至40岁左右的男性,儿童发病分布在4~7岁,多发年龄见于13~16岁,男、女都可见。胡桃夹现象的主要症状是血尿和蛋白尿,其中无症状肉眼血尿更易发现,常规体检尿化验发现镜下血尿,可在剧烈运动或直立体位时加重,有时伴左腹疼痛或腰痛。还有部分病人为血尿伴蛋白尿,蛋白尿从微量到2+,可表现间歇性或体位性加重。此外,男性还能发生精索静脉曲张,女性则会不规则月经出血等。【检查方法与诊断】 膀胱镜检查、动脉DSA及动静脉造影均属侵袭性检查,儿童不易接受,CT/MRI价格昂贵,因此腹部超声应列为首选。 1、尿红细胞形态检查 包括相差显微镜和RBC分布容积。尿RBC为正常形态,即非肾性血尿。 2、彩色多谱勒超声检查 二维仰卧位时左肾静脉狭窄处远段比狭窄处内径宽两倍以上,脊柱后伸位15~20分钟以后,其扩张部位内径比狭窄部位内径宽4倍以上,肠系膜上动脉与腹主动脉夹角在9°以内,左肾静脉扩张段血流速度小于0.09m/s,狭窄处血流速度为扩张段血流速度5倍以上。 3、肾静脉造影 被用于直接观察左肾静脉受压及扩张,同时可直接测量下腔静脉内压和左肾静脉内压,当两者大于0.4kpa时可考虑左肾静脉高压。但肾静脉造影因受血流动力学及某些技术因素的影响,可引起假阴性,同时不易观察侧支循环。 4、动脉DSA 能清晰显示左肾静脉受压及扩张的左肾静脉,同时可显示侧支循环的情况,对胡桃夹现象诊断较为准确和全面,在左肾动脉造影表现还可除外其他血管畸形、肿瘤等病变。 5、CT和MRI 在相应平面增强扫描能显示腹主动脉和肠系膜上动脉与受压的左肾静脉三者的解剖关系,有时能表现卵巢和精索静脉曲张。 6、膀胱镜检查 可见左侧输尿管口喷血或血性尿。【治疗和预后】 无特殊治疗,需定期追踪观察,一般随年龄增长,肠系膜上动脉与腹主动脉夹角处脂肪及结缔组织的增加,或侧支循环的建立,淤血状态得以改善,症状有所缓解。一般肾功能正常,生长发育正常,可参加学校一般活动,有较明显血尿者可免体育训练。有的作者认为当有大量血尿及持续疼痛时为手术指征。 本病长期预后还未见报道,1~2年进行一次腹部超声检查及肾功能检查是必要的。以免漏诊真正的肾小球疾病,如小儿最常见的以血尿为主的IgA肾病。
胡晓舟 副主任医师 郑大五附院 肾内科9.1万人已读 - 精选 肾脏病的各种饮食
优质低蛋白饮食1.优质蛋白:当血肌酐、尿素氮、肌酐清除率接近正常时,无论有无蛋白尿,蛋白质应每天保证0.8克每公斤体重每天,以利于肾功能的恢复。蛋白质来源保证一定量(50%左右或更高些)动物蛋白,如牛
彭伯深 主治医师 华中科技大学协和深圳医院 肾病内科5.3万人已读 - 精选 《超实用的护肾指南》
1、早晨起来,喝一杯温水。经过了一夜的睡眠,血液浓缩,注意及时给肾脏补充水分。 2、肾对血流需求大,最不耐受脱水。别等十分口渴才想起来喝水,可能肾脏早就缺水了! 3、有尿意,别憋着啦!肾脏罢工可不
王静 主任医师 大连医科大学附属第一医院 肾内科1709人已读 - 就诊指南 多囊肾如何治疗 转发
多囊肾通常包括常染色体显性遗传多囊肾病和常染色体隐性遗传多囊肾病。常染色体显性遗传多囊肾病主要由PKD1和PKD2的基因突变所致,常染色体隐性遗传多囊肾病主要由PKHD1基因突变所致。基因检测不仅可以
王静 主任医师 大连医科大学附属第一医院 肾内科4735人已读 - 医学科普 来一场不负春光的旅行——透析患者长途旅行须知
进入四月,春暖花开,人们开始走出家门去感受大自然的魅力。作为透析患者,能不能也像普通人一样,来一场不负春光的旅行?几乎所有患者都认为,一两天的短途旅行还可以,时间长一点就很难实现了。那么,符合哪些条件的患者可以长途旅行呢?在旅行中又需要注意哪些方面呢?今天的文章会一一为您解答。 一、您的状态合适旅行吗? 计划出行前,请和您的主治医生及护理人员深入地谈一次病情,请他们帮助评估一下,是否适合长途旅行。只要病情稳定,在主治医生的允许下是可以外出旅游的。尤其是在情绪不佳时,适当外出放松心情对身心都有好处。 如果可以出行,请提前在目的地找一家综合实力比较强的医院,联系他们的肾脏科,为旅行途中有规律的血透做好准备。一般透析中心都接受旅行的透析患者,但是安排透析排班,往往需要提前一周,所以应提前和旅游目的地的透析中心沟通。 二、出发之前要做哪些准备? 1、资料准备 (1)医生填写的病历证明。包括:性别、年龄、体重、24小时尿量、每周透析时间、方法、体重增长频率、透析过程并发症、血管通路情况等。还要请相关医生在病例上注明过敏史,以备突发事件需与就近的医护人员沟通。 (2)出发前两周的检验报告。包括肝功能,乙肝、丙肝、HIV,肾功能、血色素等; (3)联系旅行目的地透析中心,询问需要哪些有关透析治疗的资料; (4)了解常规透析时使用的透析器品牌,膜面积大小;血液流量; (5)了解当地血透中心的收费及交通信息。 2、药物 旅行期间千万不要忘记吃药,可以用手机设置闹钟提醒自己按时吃药。药物应分成两份,一份随身携带,一份放在住宿地点以防不慎遗失,并应携带比日程略多的份量,以防行程有延误,有备无患。主要药物包括医生平时的医嘱药物,如高血压、贫血、抗凝剂、钙剂等,还可根据自身状况携带感冒药、腹泻药等。 三、旅行路上要注意什么? 面对旅途中的丰盛美味和当地特色小吃,我们要提前做好面对大量美食诱惑的准备,随时提醒自己,一定要认识到控制饮食的重要性和饮食不当对自己造成的伤害。合理的控制饮食,保证饮食营养的充足,加上规律的透析治疗,才能保证我们身体状况稳定,避免在旅行中出现各种突发状况。 我们应特别注意饮食及卫生,尤其是一些成分不明的食物,避免过量的水分、盐分、高钾及高磷食物,如果是患有糖尿病的患者,更需留意食物的糖份。不喝酒,少喝饮料及浓汤,水的控制要比在家更为严格,保持每日的体重增加≤1公斤;透析间期体重增长在干体重基础上≤5%;尽量少吃熏制食物、罐头食物、腌肉等含钠高的食物;富含钾的花生、瓜子、核桃等干果也要控制;少吃动物内脏、贝壳、海鲜等含磷高的食物。不要吃太多水果,不要食用不洁食物,避免引起肠胃炎。旅行中要适量选择富含优质蛋白的食物,如牛奶、鸡蛋白等。适量选择植物蛋白低而热能高的食物,如番薯、芋头、粉丝等。适量补充富含铁质的食物如黑木耳等。 除此之外,还要规划好旅行线路,避免太过劳累的项目以及太刺激的项目。特别要注意当体力不支时,要及时休息和调整。在人多的地方可以戴上口罩,不要去拥挤的地方,以防发生意外。 四、遇到紧急情况如何处理? 推荐有亲友同行的旅行,一是方便照顾,二是万一遇到突发身体不适,心慌、气急、胸闷、出血、血压升高、低血压等状况时可立即陪同去医院。如遇紧急状况,应立即进行血液透析,千万不要延误。 五、每日必做的功课 (1)坚持早晚测血压; (2)观察动静脉瘘3-4次或检查留置导管固定; (3)按时吃药; (4)测量体重; (5)按医嘱必须按时血液透析。 总之,看完今天的文章,您可以放心了吧。只要旅行前进行周密的计划,旅行期间控制饮食,加上在目的地的规律治疗,透析患者也可以实现自己的“梦之旅”。
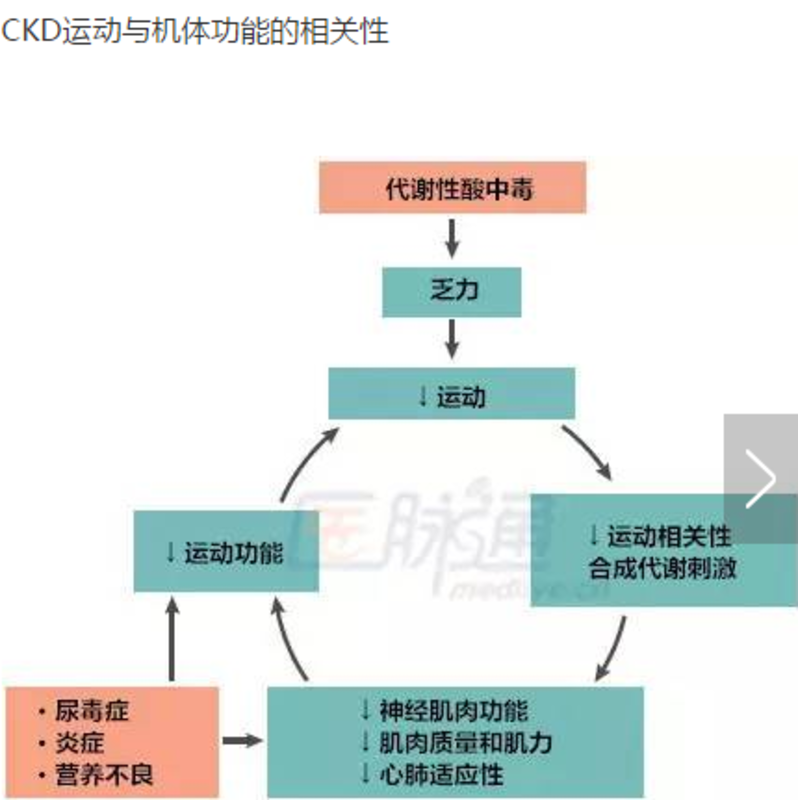
王静 主任医师 大连医科大学附属第一医院 肾内科8734人已读 - 医学科普 肾脏病患者该不该运动,如何正确运动?
缺乏运动,可降低健康相关生活质量、增加患病率和医疗成本,是全球第四大死亡原因,亦是非传染性疾病进展的已知危险因素—约6%-10%的非传染性疾病死于缺乏运动。 规律的运动可提高一般人群和慢性肾脏病患者(CKD)的生活质量、降低发病率和死亡率。但CKD患者运动的频率、时间和强度尚不明确,为此,格罗宁根大学的Dorien M.Zelle研究小组对CKD患者的运动能力以及运动对CKD预后的影响进行了全面概述。 CKD运动与机体功能的相关性 CKD患者运动能力的变化 运动对CKD预后的影响 >>>> 死亡率 研究表明,即使轻度运动也可有助于降低死亡风险。定期运动(有氧和/或阻力运动)可提高患者肌肉质量、生活质量和心血管功能。 >>>> 心血管健康 运动可改善射血分数、脉搏波传导速度、心率变异性和压力反射敏感度,提高透析和非透析患者(3-4期)心脏健康。显著降低透析依赖性和非透析CKD患者传统心血管危险因素,包括血压、血糖、血脂水平、腰围和内脏脂肪。肾脏疾病和缺乏运动可增加心血管风险因素,降低机体功能。 >>>> 机体功能和生活质量 多项研究表明,运动可改善CKD各期患者的肌力、心肺适应性、身体机能和生活质量(下图)。运动干预,如有氧运动和/或抗阻力训练,可提高肾脏病患者机能和健康相关生活质量,特别是透析患者。 CKD患者运动临床建议 KDIGO指南推荐,肾脏病患者每周应进行5次中度轻度运动,每次至少持续30分钟。但需要注意的是,该指南推荐意见主要来源于一般人群数据,且前提是肾脏病患者和一般人群运动缺乏的相对风险和干预效果相似。 目前尚无明确的肾脏病患者循证运动指南,但现有的证据表明:即使是轻度增加运动水平也有助于降低死亡率。因此,肾内科医师应详细告知患者运动的风险和获益。一般来说,CKD患者运动较为安全,即使中等强度的运动也可获益。 中度强度的短期室内有氧运动,如快走或骑自行车30 min-60min,每周至少三次,可改善机体功能并降低心血管风险。该方法操作简单、成本较低且较为安全,可改善肾脏病患者运动水平和适应性。但肾脏病患者低运动能力可能会严重降低其日常运动的依从性。 未经训练的患者,心肺适应性差、肌肉质量和肌功能下降、运动能力较低,需给予特殊的力量训练和有氧运动改善。以恢复患者机体功能,增加日常运动能力。 系统性有氧运动是增加心肺适应性的主要方法。此外,抗阻力训练也可刺激合成代谢触发因素,包括血清IGF-1、睾酮和人类生长激素,保护和改善肌肉质量,抵抗肌肉消耗,增加运动能力。进行有氧运动或抗阻力训练的肾病患者,需进行专业监护,以防止受伤。 虽然目前尚无有关CKD患者运动类型和强度的指南推荐,但可采用一般运动原则。美国运动医学会建议:每天中等强度运动至少30分钟,每周至少运动5天;中等强度运动指运动达到最大心率(MHR)的60%-75%。 MHR计算公式:MHR=208-(0.7×年龄) MHR随着年龄的增长而减少,老年人运动强度需低于年轻人。为改善患者心肺适应性,70岁肾病患者的运动强度为正常行走,而30岁患者运动强度则为慢跑。 现有的证据表明,运动干预对CKD患者来说是有效、安全和切实可行的。定期运动有益于降低心脏代谢危险因素,提高生活质量,保护肾脏,延缓和预防肾病进展。
 王静 主任医师 大连医科大学附属第一医院 肾内科1482人已读
王静 主任医师 大连医科大学附属第一医院 肾内科1482人已读





